جراحی رباط صلیبی قدامی زانو، یکی از روشهای رایج و مؤثر برای درمان پارگیهای رباط صلیبی قدامی (ACL) است که میتواند عملکرد زانو را به حالت طبیعی بازگرداند. آسیب به رباط صلیبی قدامی معمولاً در ورزشکاران یا افرادی که فعالیتهای فیزیکی شدید انجام میدهند، رخ میدهد و میتواند باعث بیثباتی شدید زانو و کاهش توانایی در انجام حرکات روزمره یا ورزشی شود. در صورتی که آسیب ACL شدید باشد، جراحی بازسازی آن برای بهبود وضعیت و بازگرداندن عملکرد زانو ضروری میشود. در این مقاله به بررسی جراحی رباط صلیبی قدامی، فرآیند آن، روشهای مختلف درمان و بهبودی پس از جراحی خواهیم پرداخت تا اطلاعات کاملی در این زمینه به دست آورید.
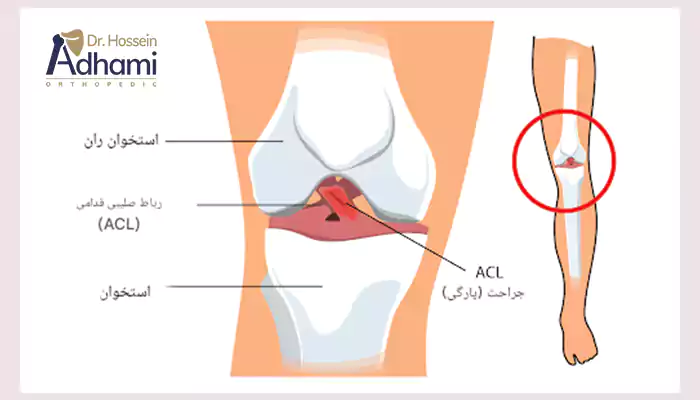
رباط صلیبی قدامی (ACL) چیست؟
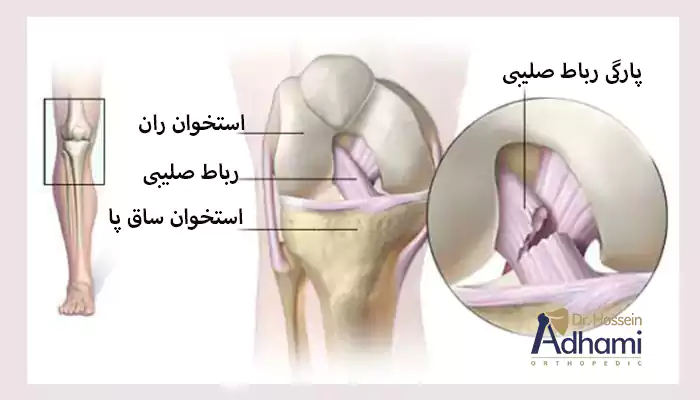
رباط صلیبی قدامی یکی از چهار رباط اصلی در زانو است که استخوان ران (فمور) را به استخوان ساق (تیبیا) متصل میکند، ACL بهطور قطری از وسط مفصل زانو عبور میکند و نقش حیاتی در تثبیت زانو دارد، بهویژه در فعالیتهایی که نیاز به تغییرات ناگهانی در جهت یا حرکات چرخشی دارند.
پارگی ACL معمولا زمانی رخ میدهد که رباط به دلیل وارد شدن نیروی زیاد یا ضربه ناگهانی کشیده یا پاره میشود، این آسیب در ورزشهایی که نیاز به چابکی بالا دارند، از جمله فوتبال، بسکتبال و اسکی، رایج است، مقاله عمل بازسازی رباط صلبی خلفی را بخوانید.
علل آسیبهای رباط صلیبی قدامی زانو
آسیبهای ACL به دلایل مختلفی ممکن است رخ دهند، از جمله:
- تغییر جهت ناگهانی هنگام دویدن یا چرخش میتواند باعث آسیب به ACL شود.
- فرود نادرست، به ویژه در ورزشهایی مانند بسکتبال، میتواند ACL را بیش از حد کشیده کند.
- ضربه به زانو، بهویژه در ورزشهای تماسی، میتواند منجر به آسیب ACL شود.
- عدم تقویت یا انعطافپذیری در عضلات اطراف زانو میتواند خطر آسیب را افزایش دهد.
علائم آسیب رباط صلیبی قدامی زانو
علائم آسیب ACL بسته به شدت پارگی متفاوت است، اما معمولا شامل موارد زیر میشود:
- بسیاری از افراد در زمان آسیب گزارش میدهند که صدای “پاپ” یا ترکیدن و تق تق را میشنوند یا احساس میکنند.
- درد معمولا بلافاصله و شدید است، بهویژه در چند ساعت اول پس از آسیب.
- تورم در مفصل زانو ممکن است در عرض چند ساعت رخ دهد و حرکت پا را دشوار کند.
- افراد مبتلا به پارگی ACL اغلب احساس میکنند که زانوهایشان بیثبات است یا “در حال از دست دادن تعادل” هستند، بهویژه هنگام تلاش برای راه رفتن یا ایستادن.
- ممکن است زانو سفت شود و اجازه خم شدن یا راست شدن طبیعی ندهد.
چگونه آسیب رباط صلیبی قدامی زانو(ACL) تشخیص داده میشود؟
اگر مشکوک به آسیب ACL هستید، ضروری است که برای تشخیص دقیق به پزشک مراجعه کنید، در بابل مازندران دکتر حسین ادهمی فوق تخصص ارتوپد یکی از بهترین متخصصان ارتوپدی هستند که می توانید با مراجعه به ایشان سلامت خود را بازیابید. ارزیابی جامع معمولا شامل موارد زیر است:
- پزشک برای ارزیابی ثبات زانو، حساسیت و دامنه حرکتی آن، آزمایشهایی را انجام میدهد.
- MRI معمولاً برای تأیید تشخیص و تعیین میزان آسیب به ACL و بافتهای اطراف استفاده میشود.
- اگرچه رادیوگرافی نمیتواند آسیبهای بافت نرم مانند پارگی ACL را نشان دهد، اما میتواند برای رد کردن شکستگیها یا آسیبهای استخوانی مفید باشد.
درمان غیر جراحی آسیبهای رباط صلیبی قدامی زانو
همه آسیبهای ACL نیاز به جراحی ندارند. درمانهای غیر جراحی ممکن است برای افرادی که پارگیهای جزئی دارند یا سبک زندگی کمتری دارند مناسب باشد؛ این درمانها شامل موارد زیر است:
- استراحت به زانو زمان بدهید تا بهبود یابد و التهاب کاهش یابد و از آسیب بیشتر جلوگیری شود.
- یخ را روی زانو بگذارید تا تورم و درد کمتر شود.
- با بانداژ زانو را ببندید تا تورم کاهش یابد و پشتیبانی شود.
- زانو را بالاتر از سطح قلب قرار دهید تا تورم کم شود.
- تقویت عضلات اطراف زانو به بهبود ثبات و عملکرد آن کمک میکند.
با این حال، برای ورزشکاران یا افرادی که میخواهند به ورزشهای سنگین بازگردند، جراحی بازسازی ACL اغلب توصیه میشود.
جراحی رباط صلیبی قدامی زانو چیست؟
بازسازی ACL یک روش جراحی است که شامل جایگزینی رباط پاره شده با یک گرافت است، این روش معمولا بهصورت آرتروسکوپی انجام میشود، به این معنی که جراح برشهای کوچک در زانو ایجاد کرده و دوربین (آرتروسکوپ) و ابزار جراحی را وارد میکند و سپس ACL پاره شده را بر می دارد و گرافت جدید را فیکس می کند.
انواع گرافتهای مورد استفاده در بازسازی ACL
سه نوع اصلی گرافت برای بازسازی رباط صلیبی قدامی زانو وجود دارد:
اتوگرافت
در این روش، از بافت بدن خود بیمار استفاده میشود، معمولترین منابع اتوگرافتها، تاندون پاتلار، تاندونهای همسترینگ و تاندون چهارسر ران هستند.
آلوگرافت
در این روش از بافت اهداکنندگان متوفی استفاده میشود، آلوگرافتها معمولا در مواردی استفاده میشوند که بیمار ترجیح میدهد از بافت بدن خود استفاده نکند یا در موارد جراحیهای قبلی.
گرافت مصنوعی
این نوع گرافت از مواد مصنوعی ساخته شده است، با این حال، به دلیل ریسک بالاتر شکست نسبت به اتوگرافتها و آلوگرافتها، کمتر استفاده میشود.
انتخاب نوع گرافت بستگی به چندین عامل دارد، از جمله سن، سطح فعالیت بیمار و ترجیحات او و همچنین توصیههای جراح.
روند جراحی بازسازی رباط صلیبی قدامی ACL
بازسازی رباط صلیبی قدامی زانو معمولا تحت بیهوشی عمومی انجام میشود و مدت زمان آن حدود 1 تا 2 ساعت است، مراحل انجام این جراحی به شرح زیر است:
آمادهسازی
جراح ناحیه زانو را علامتگذاری کرده و آن را برای جراحی آماده میکند.
برداشت گرافت
اگر از اتوگرافت استفاده شود، جراح بافت مورد نیاز را از محل دهنده معمولا تاندونهای همسترینگ یا پاتلار برمی دارد.
جراحی آرتروسکوپی
جراح برشهای کوچک ایجاد کرده و از آرتروسکوپ برای مشاهده مفصل زانو استفاده میکند و سپس ACL پاره شده برداشته میشود.
قرار دادن گرافت
جراح گرافت را از وارد استخوان ران و ساق کرده و آن را با پیچها یا دیگر وسایل تثبیت در محل خود ثابت میکند.
بخیه زدن
برشها با بخیه بسته میشوند و پانسمان انجام می شود.
دوره بهبودی پس از بازسازی ACL
فرآیند بهبودی پس از جراحی بازسازی ACL به طور معمول شامل چند مرحله است که هر فرد بسته به شرایط خود ممکن است زمانبندی متفاوتی داشته باشد، در ابتدا در هفتههای اول پس از جراحی، بیمار باید به خوبی استراحت کند و برای کاهش درد و تورم از داروهای مسکن و بستههای یخ استفاده کند و در این مدت، ممکن است از عصا یا بریس زانو برای حمایت استفاده شود و همچنین فیزیوتراپی آغاز میشود تا دامنه حرکتی زانو بهبود یابد و عضلات اطراف آن تقویت شوند.
در مرحله بعدی، از هفته سوم تا ششم، تمرینات تقویتی برای تقویت عضلات چهارسر و همسترینگ شروع میشود و تمرینات تحمل وزن به تدریج به بیمار کمک میکند که بتواند به حرکت کردن و راه رفتن عادی بازگردد و پس از آن، از ماه دوم تا ششم، تمرینات پیشرفتهتر مانند دوچرخهسواری و شنا برای بازگرداندن عملکرد زانو آغاز میشود، این مرحله همچنین شامل تمرینات تعادلی و هماهنگی است تا ثبات زانو بیشتر شود و در نهایت، پس از گذشت 6 تا 12 ماه، بسیاری از بیماران میتوانند به فعالیتهای ورزشی پر فشار بازگردند، البته مدت زمان دقیق بهبودی بستگی به وضعیت جسمانی و سرعت بهبودی هر فرد دارد.
خطرات و عوارض جراحی بازسازی رباط صلیبی قدامی زانو
در حالی که جراحی بازسازی ACL معمولا ایمن است، مانند هر جراحی دیگری، خطراتی دارد. عوارض احتمالی عبارتند از:
- ممکن است عفونت در محل برش یا در مفصل زانو ایجاد شود.
- لختههایی ممکن است در پاها پس از جراحی تشکیل شوند که منجر به ترومبوز ورید عمقی (DVT) میشود.
- در موارد نادر، ممکن است پینود گرافت شکست خورده و نیاز به جراحی مجدد داشته باشد.
- برخی بیماران ممکن است محدوده حرکتی محدودی در زانو تجربه کنند.
- آسیب به اعصاب اطراف زانو میتواند منجر به بیحسی یا سوزش شود.
سوالات متداول
وقتی پارگی کامل باشد و زانو بیثبات شود، به ویژه در افراد فعال یا ورزشکار، جراحی توصیه میشود، در پارگیهای جزئی یا افراد کمتحرک، درمان غیرجراحی هم ممکن است.
معمولاً بین ۱ تا ۲ ساعت طول میکشد، بسته به شرایط بیمار و روش انتخابی جراح.
معمولا ۲ تا ۳ هفته پس از جراحی، بسته به سرعت بهبودی و تشخیص پزشک میتوان بدون عصا راه رفت.
در نهایت…
بازسازی رباط صلیبی قدامی یک جراحی بسیار مؤثر برای ترمیم پارگیهای رباط صلیبی قدامی زانو و بازگرداندن عملکرد زانو است، با تشخیص صحیح، انتخاب گرافت مناسب و یک برنامه توانبخشی اختصاصی، بیشتر بیماران میتوانند به سبک زندگی فعال و ورزشهای خود بازگردند، با این حال، فرآیند بهبودی میتواند چندین ماه طول بکشد و تعهد به فیزیوتراپی برای دستیابی به بهترین نتیجه ممکن ضروری است، اگر مشکوک به آسیب رباط صلیبی قدامی زانو هستید، برای بحث در مورد گزینههای درمانی و توانبخشی به یک جراح متخصص ارتوپدی مراجعه کنید.

